Estrogeni E Progesterone
- Estrogeni e progesterone medicine
- Estrogeni e progesterone funzione
- Estrogeni e progesterone pillola
Se l'ovulo non viene fecondato, i livelli di estrogeno e progesterone risultano bassi; di conseguenza, gli strati interni dell'endometrio si sfaldano e sanguinano, determinando la mestruazione. In questa fase, l'ipofisi aumenta lievemente la produzione di ormone follicolo-stimolante, provocando la crescita di 3-30 follicoli. Successivamente, quando il livello di questo ormone diminuisce, solo uno dei follicoli (detto dominante) continua a crescere e inizia a produrre estrogeno, mentre gli altri follicoli stimolati iniziano a degenerare. L'aumento di estrogeni comincia anche a preparare l'utero e stimola lo sviluppo dell'ormone luteinizzante. In media la fase follicolare dura circa 13-14 giorni. Delle tre fasi è quella di durata più variabile; tende a ridursi in prossimità della menopausa e termina quando il livello di ormone luteinizzante aumenta drasticamente (picchi). Il picco si verifica in risposta al rilascio dell'ovulo (ovulazione) e segna l'inizio della fase successiva. La fase ovulatoria ha inizio quando il livello di ormone luteinizzante raggiunge il picco.
Estrogeni e progesterone medicine
L'ormone luteinizzante stimola la protrusione del follicolo dominante dalla superficie ovarica fino alla sua rottura, con conseguente rilascio dell'ovulo. Il livello dell'ormone follicolo-stimolante aumenta con minore intensità. La funzione dell'aumento dell'ormone follicolo-stimolante non è ben nota. La fase ovulatoria di solito dura dalle 16 alle 32 ore e termina con il rilascio dell'ovulo, circa 10-12 ore dopo l'aumento del livello dell'ormone luteinizzante. L'ovulo può essere fecondato solo per circa 12 ore dopo il rilascio e il picco dell'ormone luteinizzante può essere rilevato attraverso la misurazione dei livelli luteinici nelle urine. Tale misurazione può essere utilizzata per determinare il periodo fertile nella donna. La fecondazione è più probabile se lo sperma è presente nel tratto riproduttivo prima del rilascio dell'ovulo, perciò la maggior parte delle gravidanze si verifica in seguito a un rapporto verificatosi nei 3 giorni prima dell'ovulazione. In prossimità dell'ovulazione, alcune donne avvertono un dolore sordo in corrispondenza di un lato dell'addome inferiore.
NOTA: Questa è la Versione per i pazienti. CLICCA QUI per accedere alla Versione per i professionisti Risorse sull'argomento La mestruazione è lo sfaldamento del rivestimento dell'utero (endometrio) accompagnato da sanguinamento. Si verifica, in media, a cicli mensili, per tutto il periodo di fertilità della donna, tranne in gravidanza. La mestruazione ha inizio durante la pubertà (con il menarca) e termina in modo permanente con la menopausa. Per definizione, il ciclo mestruale inizia il primo giorno di sanguinamento, considerato giorno 1, e termina subito prima del ciclo successivo. I cicli mestruali possono variare da 25 a 36 giorni. Solo nel 10-15% delle donne il ciclo dura 28 giorni esatti. Inoltre, in almeno il 20% delle donne i cicli sono irregolari, cioè più lunghi o più corti dell'intervallo normale. Di solito i cicli variano di più e gli intervalli sono più lunghi nei primi anni dopo l'inizio delle mestruazioni (menarca) e prima della menopausa. Il sanguinamento dura da 3 a 7 giorni, con una media di 5 giorni.
I valori ottimali sono: inferiori a 1 ng/L nella fase follicolare, tra 0, 70 e 4, 20 ng/L durante l'ovulazione e tra i 3 e 28 ng/ml nella fase luteale. Con la menopausa, quindi, il progesterone si abbasserà del tutto, scendendo al di sotto di 1ng/ml (e, in effetti, non saremo più in presenza del ciclo mestruale). Giulia Mandrino
Estrogeni e progesterone funzione
Permettono la fecondazione e la gravidanza, intervenendo nella regolazione del ciclo mestruale Regolano la distribuzione del grasso corporeo, favorendone il deposito nelle anche, nelle natiche, nelle cosce e nell'addome al di sotto dell' ombelico. Mantengono il trofismo osseo ed hanno quindi azione protettiva nei confronti dell' osteoporosi Stimolano la sintesi di trigliceridi e l'aumento delle lipoproteine ad alta densità (HDL o colesterolo buono) proteggendo le pareti vasali dal danno arteriosclerotico. Dato che le donne possiedono molti più estrogeni degli uomini fino alla menopausa il rischio di sviluppare malattie cardiovascolari è considerevolmente inferiore. Stimolano la lipolisi nel tessuto muscolare ed adiposo. Per questo motivo gli estrogeni migliorano la prestazione degli sport di durata risparmiando il glicogeno muscolare a scapito degli acidi grassi Regolano molte funzioni cerebrali fra cui l'attenzione e la memoria. Stimolano la sintesi epatica di numerosi enzimi e proteine ( SHBG, angiotensinogeno).
Tre dei maggiori estrogeni nelle donne sono l' estradiolo, l' estriolo e l'estrone. Dal menarca alla menopausa il più importante estrogeno è il 17-β-estradiolo. Dopo la menopausa l'estrogeno maggiormente prodotto è l'estrone che possiede attività inferiore a quella dell'estradiolo. Gli estrogeni sono prodotti dagli androgeni grazie all'azione di enzimi aromatici. L'estradiolo è prodotto dal testosterone e l'estrone dall' androstenedione. L' estriolo è più presente durante la gravidanza. Produzione [ modifica | modifica wikitesto] Gli estrogeni sono prodotti dai follicoli ovarici e dalla placenta. Alcuni estrogeni sono prodotti in altri organi e tessuti in piccole quantità, come il fegato e le ghiandole surrenali. Queste fonti secondarie di estrogeni sono le uniche fonti per l'uomo e per la donna in post-menopausa. La sintesi degli estrogeni comincia nelle cellule della teca interna nelle ovaie, dal colesterolo passando per l'androstenedione. L'androstenedione è un precursore dotato di debole attività estroginica, questo una volta prodotto dalle cellule della teca interna, attraversa la membrana basale e giunge alle cellule della granulosa, dove viene convertito in estrone o estradiolo.
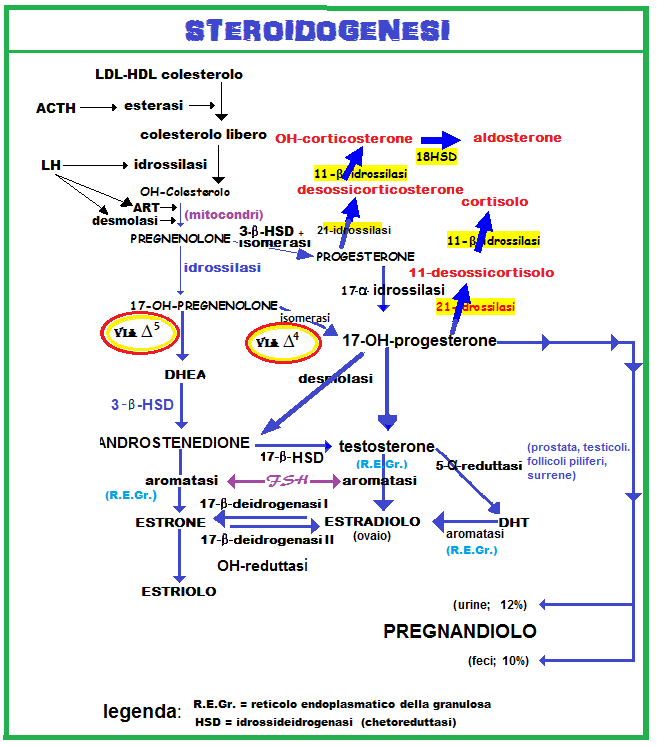
Estrogeni e progesterone pillola
La sua spiccata funzione endocrina è rivolta principlamente alla sintesi di gonadotropina corionica, estrogeni e progesterone. Similmente a quanto visto per il progesterone, gli estrogeni vengono secreti sia dal corpo luteo, nelle primmissime fasi della gravidanza, che dalla placenta nelle fasi successive. A differenza di quelli di origine ovarica (dove prevale l' estradiolo) gli estrogeni placentari sono capitanati dall' estriolo, che esibisce un'attività estrogenica nettamente inferiore (compensata, a dire il vero, dalla cospicua secrezione). Principali funzioni degli ormoni estrogeni Favoriscono l'ingrossamento dell'utero e delle mammelle. Stimolano lo sviluppo delle ghiandole mammarie e promuovono la secrezione di prolattina ipofisaria. Favoriscono l'ingrossamento dei genitali esterni della donna. Gli alti livelli di estrogeni e progesterone sopprimono lo sviluppo di altri follicoli ovarici. In sinergia con la relaxina placentare, inducono il i rilassamento dei legamenti pelvici in modo da rendere le articolazioni sacroiliache e la sinfisi pubica maggiormente elastiche in vista del parto.
- Quiz e concorsi
- La rosa ricambi
- Estrogeni e progesterone pills
- Estrogeni e progesterone, gli ormoni del benessere
- Vitamin e progesterone
- Mattera
- Estrogeni e progesterone cosa sono
- Estrogeni e progesterone bassi
Modello 3D Sindrome dell'ovaio policistico
